La reciente aprobación en la Cámara de Diputados de una reforma a la Ley General de Salud, generó nuevamente un debate sobre cómo se gestiona el Fondo de Salud para el Bienestar (FONSABI), especialmente después de la eliminación de la obligación legal de destinar al menos un 8% del presupuesto a tratamientos de alto costo. A pesar de que el gobierno federal asegura que los recursos seguirán estando disponibles, hay expertos así como opositores y organizaciones civiles que alertan sobre la posibilidad de un retroceso en la protección a enfermos con patologías graves.
¿Qué cambió con la reforma?
Con la modificación aprobada, el FONSABI no tendrá más un porcentaje mínimo reservado únicamente para enfermedades de gasto catastrófico como VIH/Sida, cáncer, trasplantes, infartos, cuidados neonatales o enfermedades raras. Ese 8% funcionaba como un escudo legal: garantizaba que, independientemente de las reducciones o cambios administrativos, siempre hubiera un fondo destinado a enfermedades que requieren medicamentos e insumos de alta especialidad. Ahora, los recursos pueden ser redistribuidos a distintos sectores, como la infraestructura, el mantenimiento o la operación del hospital.
La versión oficial sostiene que el dinero «no se pierde», sino que se podrá utilizar de manera más flexible. No obstante, si no está etiquetado, tampoco se asegura. Según los críticos, esta flexibilidad posibilita que los recursos funcionen como una «caja chica» del gobierno sin un destino preestablecido.
De igual modo, la reforma es un componente de un plan más amplio que incluye cambios en registros sanitarios, salud digital, telemedicina, regulación de estupefacientes, infraestructura y plasma humano residual. Todos estos componentes también han generado controversia.
¿Por qué la eliminación del 8 % genera preocupación?
Numerosos legisladores y expertos en salud sostienen que la modificación provoca un uso caprichoso de los recursos. Cuando el dinero es enviado a la Tesorería de la Federación, pierde su trazabilidad, lo que dificulta saber si verdaderamente fue utilizado para los servicios médicos que debían ser cubiertos. Las auditorías previas señalaron que, pese a la presencia del candado, se utilizaba una parte del fondo para enfermedades graves; no obstante, el remanente se usaba en gastos generales, mantenimiento o transferencias vagas.
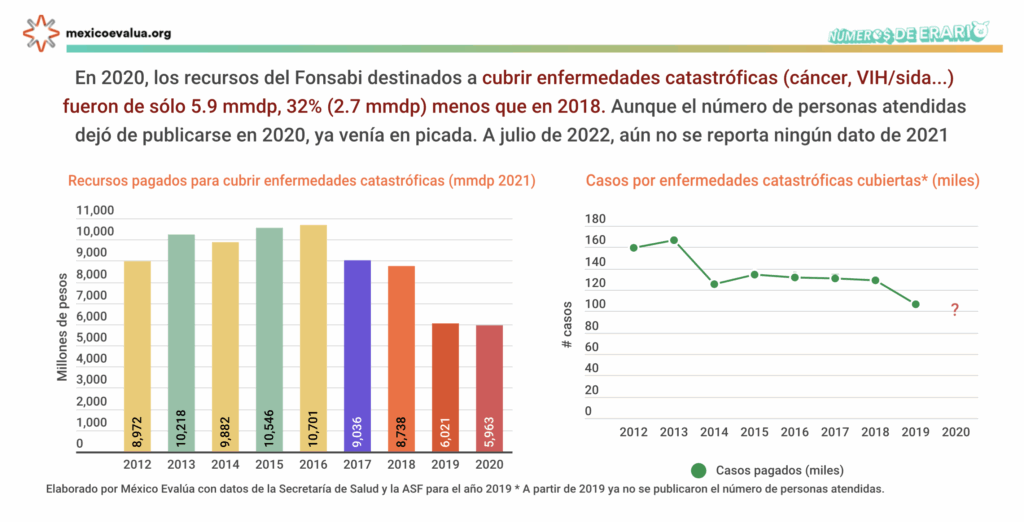
El gasto total del Fonsabi destinado a atender gastos catastróficos en 2020 fue de 5.9 mil millones de pesos menos, 44% menos que en 2016, el cual fue el año de mayores erogaciones. FONSABI, entre 2021 y 2023 (de acuerdo con diversas fuentes), traspasó a la Tesorería más de 101 mil millones; sin embargo, no se sabe públicamente cuál fue su uso.
La reforma, además, elimina la transferencia automática de recursos a los estados y los procesos de fiscalización, lo que representa otra preocupación. La propuesta también crea un comité que decidirá, de manera individual para cada caso, qué tratamientos se considerarán gastos catastróficos. Todo parece indicar que, aunque su integración aún no está definida, será el IMSS-Bienestar bajo la dirección de Alejandro Svarch quien la establezca.
¿Cómo justifican la medida las autoridades?
El gobierno federal sostiene que la reforma permitirá un uso «más eficaz y conjunto» del fondo. Garantiza que FONSABI no desaparecerá y el nuevo comité técnico permitirá cambiar las prioridades en cuanto a medicina y presupuesto de acuerdo con los requerimientos del país. Afirman que el modelo anterior no era flexible y que ahora habrá más flexibilidad en términos de operaciones.
Sin embargo, los detractores indican que todavía no se han establecido las pautas específicas para garantizar la continuidad de tratamientos oncológicos, para VIH, enfermedades autoinmunes o cuidados intensivos en recién nacidos, ni tampoco los criterios del comité. La reforma, de acuerdo con organizaciones civiles y académicos, establece la supresión del único candado legal que protegía los recursos destinados a enfermedades caras.
¿Qué podría venir para pacientes y familias?
La inquietud más grande es que millones de pacientes podrían tener retrasos en los diagnósticos, no tener acceso a medicamentos o que sus tratamientos se vean interrumpidos debido a la ausencia de financiamiento garantizado por ley. Los legisladores de la oposición advierten que esta reforma ejerce presión sobre el IMSS, el ISSSTE y los servicios sanitarios estatales, que operan con limitaciones presupuestarias.
Además, estudios actuales señalan que los hogares mexicanos han incrementado su gasto privado en salud en los últimos años. En comparación con 2018, en 2024 las familias elevaron su gasto de bolsillo un 64.5%; un millón de hogares incurrieron en gastos catastróficos por razones médicas. Sin un fondo blindado para enfermedades graves, las organizaciones de la sociedad civil están preocupadas de que más familias no puedan cubrir gastos por sí mismas.
La Secretaría de Salud será la encargada de definir las pautas para poner en marcha el fondo. Los especialistas están de acuerdo con una pregunta fundamental en medio de esto: si el dinero iba a continuar siendo dirigido a enfermedades graves, ¿por qué eliminar la única traba legal que lo garantizaba?




